|
Клапан легочной артерии: норма и патологии
Зачастую нарушения работы пульмонарного клапана (клапана легочной артерии) развиваются на фоне сердечного ревматизма или тромбообразования.

Но в большинстве случаев пороки в правой части сердца развиваются уже на фоне пороков клапанной системы левого желудочка. А еще реже, по статистике, является врожденным пороком.
Анатомия пульмонарного клапана
Клапан легочной артерии открывается в стадии систолы, чтобы пропустить кровь через себя, и закрывается в диастолу. Состоит из 3 полулунных створок: правая створка, левая и передняя.
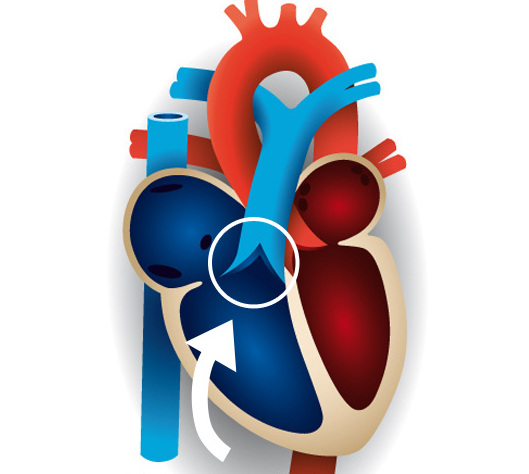
Створки прикреплены к фиброзному кольцу. Клапан отделяет легочный ствол от правого желудочка сердца.
При нормальной работе пульмонарный клапан полностью закрыт в период диастолы, то есть во время расслабления мышц сердца. Если створки клапана синхронно и плотно закрываются и открываются, значит клапан легочной артерии нормален.
Легочная артерия – это артерия, которая несет венозную кровь из легких к сердцу, в его правый желудочек. Именно в правом желудочке начинается малый круг кровообращения.
Недостаточность клапана. Причины
Когда в медицинском кругу говорят о недостаточности какого-либо клапана, имеется ввиду «поломка» клапана, из-за которой он плохо закрывается либо плохо открывается (стеноз). В сердце 4 камеры и, соответственно, 4 клапана, которые контролируют ток крови из одной камеры в другую. Когда один клапан выходит из строя, остальные также со временем повреждаются.
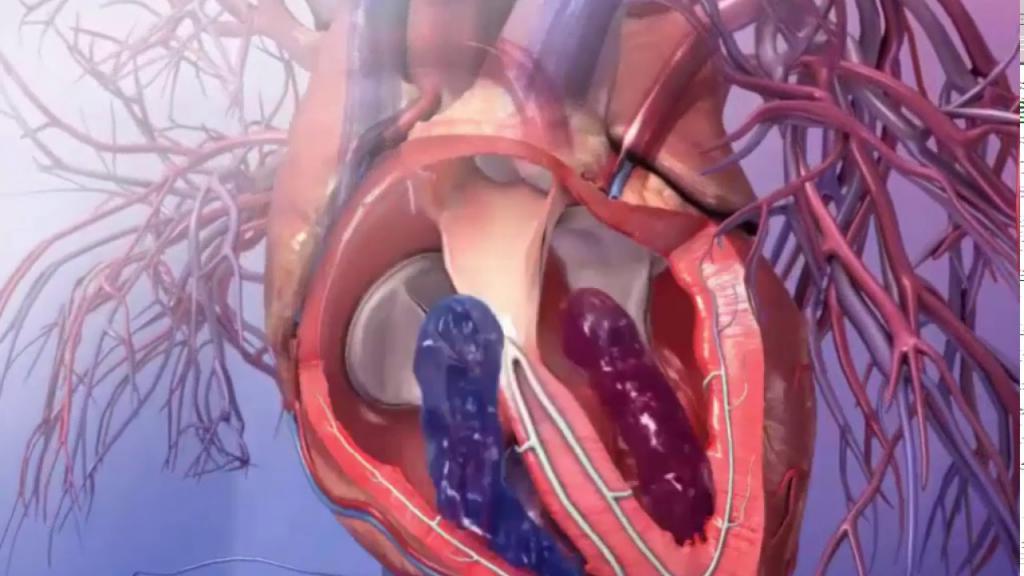
Недостаточность клапана легочной артерии возникает, когда его створки закрываются не герметично.
Причины недостаточности:
- Врожденная недостаточность.
- Приобретенная патология.
Приобретенная недостаточность клапана развивается у взрослых людей из-за таких проблем со здоровьем:
- Инфекционный эндокардит – воспаление внутренней оболочки сердца.
- Карциноидный синдром. При синдроме небольшая опухоль в кишечнике выделяет вредные вещества, которые постепенно губят правую сторону сердца и легкие. Но это очень редкое заболевание.
- Ревматизм. При этом воспалительном заболевании часто повреждаются клапаны сердечной мышцы.
- Сифилис.
- Серьезная травма грудной клетки, которая привела к разрыву клапана.
- Употребление наркотических веществ.
- Митральный стеноз.
- Наличие тромбов в легочном стволе.
- Синдром Пиквика, его основной признак – это проблемы с легкими.
- Дилатация правого желудочка из-за регургитации трикуспидального клапана.
Еще одна немаловажная причина – длительно текущее заболевание легких у курильщиков.
Здесь срабатывает обратный процесс – сначала начинается легочная гипертензия, а потом уже, как следствие, нарушается работа клапана легочной артерии.
Такая патология, как недостаточность, может проявляться в легкой степени и в тяжелой, когда нужно уже оперативное вмешательство.
Степени регургитации клапана легочной артерии
Термин «регургитация» означает в медицине, что клапан сердца не до конца закрывается, вследствие чего кровь идет в обратном направлении. Например, при повреждении пульмонарного клапана кровь движется из артерии в правый желудочек, из-за чего тот переполняется кровью. Этот дефект на 1-й стадии не сильно ухудшает работу сердца. При этом не нарушается гемодинамика, толщина сердечной мышцы правого желудочка остается в пределах нормы.
Но когда выявляется регургитация на клапане легочной артерии 2 степени, у человека уже появляются некоторые жалобы на здоровье. Его правый желудочек уже начинает ощущать повышенную нагрузку.
При пульмонарной регургитации 2-й степени сердце со временем все больше повреждается, так, в работе системы нет уже былой синхронности, весь «механизм» постепенно разлаживается.
Стеноз клапана
При такой аномалии клапана, как стеноз, клапан по каким-то причинам недостаточно открывается, чтобы пропустить порцию крови в другую сердечную камеру.
Симптомы стеноза несколько отличаются от симптоматики недостаточности. Из-за затрудненного тока крови человек чувствует головокружение, утомляемость, часто падает в обморок из-за плохой циркуляции в сосудах головного мозга. Но при стенозе клапана легочной артерии 1 степени человек еще не чувствует таких серьезных симптомов, он лишь чаще чувствует утомляемость.
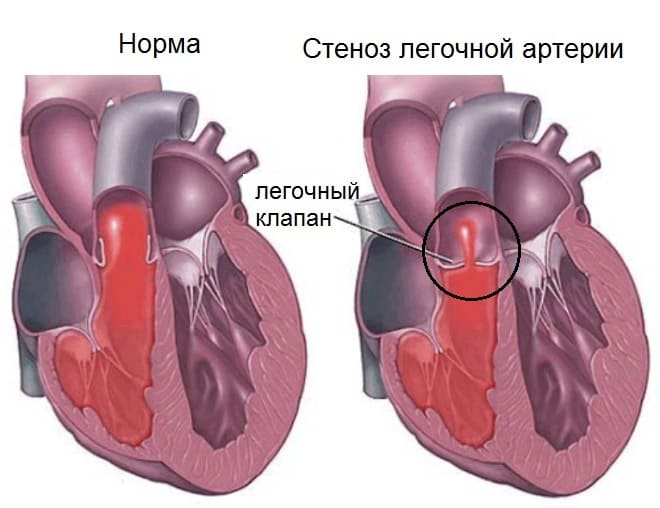
Клапан работает все хуже, если стеноз не лечить и не следовать советам кардиолога. Сначала наступает стадия компенсации, когда сердце работает в удвоенном ритме, чтобы обеспечить кровоток. А затем ситуация еще ухудшается. Наступает стадия декомпенсации, правый желудочек расширяется, так как в нем оказывается слишком большой объем крови. И его мышечные стенки не способны протолкнуть эту массу крови через суженные стенки клапана.
Выраженный стеноз клапана легочной артерии лечится, главным образом, с помощью ксеноперикардиального протезирования. То есть исключительно оперативно. Операция показана тем людям, у которых сильная правожелудочковая недостаточность и есть риск летального исхода.
Изолированный стеноз в легочном стволе в неонатальном периоде
Изолированный стеноз, то есть стеноз, не связанный с другими заболеваниями сердца, формируется еще во внутриутробном (неонатальном) периоде развития плода в таких случаях:
- мать болела краснухой в период вынашивания;
- имеет диабет 1-й или 2-й степени;
- женщина употребляла алкоголь;
- геномная поломка;
- также приводят к пороку такие вещества в организме матери, как изотретиноин, применяющийся для лечения себореи; или гидантоин – вещество использующееся в препаратах против конвульсий.
Клинические проявления стеноза клапана легочной артерии у новорожденных протекает по-разному. В легких случаях порок не дает о себе знать, протекает бессимптомно. А в тяжелых случаях с первых дней жизни наблюдается сильная недостаточность кровоснабжения в тканях и цианоз.
Диагностика
Как врач ставит диагноз, какие анализы и процедуры будет требовать? Кардиолог, на самом деле, пользуется стандартной программой исследования сердца и его пороков. Он не может поставить диагноз на основе одних жалоб пациента. Ему необходимо объективировать, затем конкретизировать проблему, узнать, на какой стадии находится заболевание.
Исследования проводятся следующие:
- рентгенография органов грудной клетки;
- ЭКГ и эхоЭКГ;
- катетеризация полостей;
- лабораторные анализы;
- ангиопульмонография с использованием контрастного вещества.
Кроме того, врач смотрит на иные признаки, такие как набухание шейных вен. При аускультации иногда слышны шумы; врач может определить длительность этих шумов и может сделать предположение об их природе. Однако его предположение еще необходимо подтвердить с помощью перечисленных процедур. Если клапан легочной артерии нормально функционирует и посторонних шумов не слышно, никаких процедур не требуется.
Беременным специально проводят УЗИ, чтобы узнать, есть ли риск патологий сердца у плода.
Медицинские препараты
Приобретенные пороки сердца, в том числе пороки клапана легочной артерии, в стадии компенсации могут лечиться с помощью некоторых препаратов:
- Антикоагулянты.
- Кардиопротекторы.
- Сердечные гликозиды.
- Бета-адреноблокаторы.
Если причиной недостаточности клапана легочной артерии 2-й степени является инфекционный эндокардит, применяются противовоспалительные препараты.
Как проходит операция по протезированию?
Операция назначается тем лицам, у которых диагностирован субкомпенсированный либо декомпенсированный порок клапана легочной артерии. Судя по ситуации, врач решает: нужно ли сохранить клапан или поставить новый. Искусственные клапаны существуют и механические, и биологические. Однако срок службы биологического всего 15 лет, затем требуется повторно делать операцию. Поэтому молодым людям сразу ставят механический.
Тем людям, которые перенесли инсульт или инфаркт миокарда, операционное вмешательство противопоказано. Также запрещено проводить такую серьезную операцию диабетикам.
Перед операцией за 12 часов пациенту запрещают употреблять пищу и отменяют прием всех препаратов. Накануне человеку предлагают выпить успокоительное, чтобы он не настраивал себя на плохие мысли и не боялся. Ведь операция проводится на открытом сердце, а в это время его функцию выполняет аппарат искусственного кровообращения. Но риск, благодаря отточенному мастерству и совместной работе специалистов, минимален.
После операции пациент обязательно должен пройти курс реабилитации. В программе курса обычно есть лечебная физкультура и специальные дыхательные упражнения.
Профилактика развития пороков
Самая лучшая профилактика нарушений работы клапанов во все времена – это ведение здорового образа жизни. Никакие витаминные добавки или «золотые формулы» молодости не помогут сохранить здоровье, если человек смолоду курит и не соблюдает режим сна и бодрствования.
Сердце человека – очень ранимый орган. Курение и алкоголь приносят непоправимый вред ему. И еще один фактор здоровья сердца – человек предназначен для движения. В любом возрасте он должен заниматься спортом, но умеренным. Тяжелые нагрузки ради результата также вредны.
Женщинам в период беременности следует избегать различных мутагенных факторов и не принимать медицинских препаратов без консультации со своим врачом. Многие препараты во внутриутробном периоде могут привести к порокам клапана легочной артерии.
Вывод
Чаще встречаются пороки митрального и аортального клапанов, чем клапана легочного ствола. Недостаточность клапанов левой части сердца обычно следует уже после того, как левая сторона не справляется на стадии декомпенсации; и тогда «ломается» уже и правая часть сердца.
Также распространенной причиной пороков клапана легочной артерии считается инфекционный эндокардит. Людям старшего возраста рекомендуется заниматься профилактикой эндокардита и чаще обращаться к кардиологу для профилактического осмотра.
Однако если он все-таки диагностирован после детального исследования, то пациенту требуется полностью пересмотреть свою жизнь.
Клапанный аппарат сердца
Сердечные клапаны необходимы для порционного выброса крови во время сокращения отделов сердца. Их основная функция заключается в предотвращении обратного оттока крови (регургитации) и обеспечении того, чтобы она по сердцу все время двигалась в одном направлении. Закрытие сердечных клапанов можно услышать, как правило, с помощью стетоскопа, который может использоваться для первоначальной диагностики патологических состояний, связанных с клапанным аппаратом.
Видео: Строение сердца человека, круги кровообращения
Описание
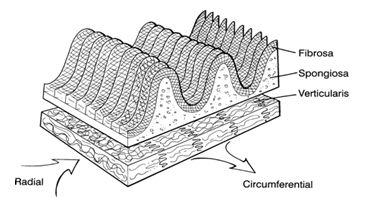
Все клапаны сердца покрыты эндотелием. Три слоя, входящие в основу клапанного аппарата, имеют специфические особенности и называются фиброза, спонгиоза и вентрикулярис (fibrosa, spongiosa и ventricularis). Во время сердечных сокращений spongiosa, богатая гликозаминогликанами, облегчает процесс перегруппировки коллагеновых и эластичных волокон.
Вакулярные интерстициальные клетки (ВИК) находятся в обилии во всех слоях сердечных клапанов и содержат разнообразные динамически направленные составляющие. Регулирование коллагена и других компонентов структуры обеспечивается ферментами, синтезированными ВИК. Целостность клапанной ткани поддерживается взаимодействием клапанных эндотелиальных клеток (КЭК) с ВИК. Изменения и ремоделирование клапанной интерстициальной и эндотелиальной структуры способствуют нарушению свойств клапана, а в дальнейшем и клапанной функции.


Основы правильной работы клапанного аппарата:
- Клапаны правильно сформированы и гибки.
- Клапаны полностью открываются, что позволяет необходимому количеству крови свободно пройти через отверстие
- Клапаны плотно закрываются, тогда кровь не вытекает обратно
Аортальный клапан
Трехстворчатый клапан, расположенный в устье аорты, отделяет полость левого желудочка от аорты. За тремя полулунными створками (правой коронарной, левой коронарной и задней некоронарной) аортального клапана расположены расширенные карманы устья аорты, называемые синусами Вальсальвы. От правого коронарного синуса отходит правая коронарная артерия, от левого коронарного синуса — левая коронарная артерия. Область, где все три створки сходятся, называют комиссурой.

Открытие и закрытие аортального клапана представляет собой пассивный механизм, управляемый давлением, в отличие от митрального клапана.
Ткань аортальных створок растягивается в результате противодействия во время диастолы, при этом происходит удлинение и растяжение эластина. Поэтому в норме створки аортального клапаны довольно гибки и прочны, способны выдержать системное давление. В фазу систолы отдача эластина обеспечивает релаксацию и укорочение створки. Оптимальное функционирование клапана требует идеального выравнивания трех точек возврата.
Связанные заболевания: аортальная регургитация (также называемую аортальной недостаточностью), аортальный стеноз.
Митральный клапан
Митральный клапан был назван в честь митра Андреасом Весалиусом (De Humani Corporis Fabrica, 1543). Этот клапан расположен на стыке левого предсердия и левого желудочка. Его устройство заключается в пяти функциональных компонентах:
- створки;
- кольцевое пространство;
- сухожильные хорды;
- сосочковые мышцы;
- рядом расположенный миокард.
Фиброзное кольцо представляет собой зону соединительной ткани, вмещающую в себе прерывистые волокнистые и мышечные волокна, которые соединяются с левым предсердием и желудочком. Передняя створка охватывает около одной трети первичной волокнистой передней части кольца. Часть передней створки митрального клапана находится в непосредственной близости к кольцевому отверстию аортального клапана. Вентрикулярная, задняя, створка прикреплена к задней мускульной половине и двум трети кольцевого пространства. Из-за асимметричных створок отверстие митрального клапана имеет форму воронки.
К каждой створке прикреплены хорды как из передней, так и из задней папиллярных мышц. Папиллярные мышцы сокращаются и вытягивают хорды во время систолы, способствующие в свою очередь закрытию створок митрального клапана.
Отдельно выделяют митрально-клапанный комплекс, включающий митральный клапан и левый предсердно-желудочковый миокард, эндокард и часть аорты. Это образование способствует оттоку крови из левого желудочка. Принудительное прохождение крови через клапан, а также его плотное закрытие во время систолы, обеспечивается согласованностью действий митрально-клапанного комплекса.
Связанные заболевания: пролапс митрального клапана, регургитация митрального клапана, стеноз митрального клапана.
Клапан легочной артерии
Еще известен как пульмональный клапан. Структура легочного клапана аналогична структуре аортального клапана. Створки имеют полулунную форму, в норме их три (передняя, левая и правая). Подобно створкам называются синусы, которые посредством арочного кольца (синотобулярного соединения) объединяются с легочным стволом. Как и у остальных клапанов, у легочного также имеется фиброзное кольцо и комиссура.
Связанные заболевания: стеноз легочного клапана, регургитация легочного клапана.
Трехстворчатый клапан
Еще известен как трикуспидальный клапан. Расположен в правой половине сердца на стыке предсердия и желудочка. Состоит из 3 створок, хордовых сухожилий (передней, задней) и часто определяемой третьей сосочковой мышцы. Трехстворчатый клапан не имеет четко выраженного коллагенового кольца. Три створки прикреплены к волокнистому кольцу эллиптической формы. Прямое прикрепление створчатой перегородки является отличительной чертой трехстворчатого клапана. Выдающиеся сосочковые мышцы поддерживают створки в комиссурах.
Нормальная функция клапана требует структурной целостности и координированных взаимодействий между несколькими анатомическими компонентами. Различные патофизиологические механизмы могут вызывать заболевание сердечных клапанов.
Связанные заболевания: атрезия трехстворчатого клапана, регургитация трехстворчатого клапана, стеноз трехстворчатого клапана.
Работа клапанного аппарата
В нормальном состоянии клапаны функционируют со строгой упорядоченностью, что дает возможность камерам сердца правильно сокращаться и выбрасывать кровь в нужном объеме. Существует четыре основных этапа действия клапанного аппарата:
1. Открываются атриовентрикулярные клапаны (митральный и трикуспидальный), в результате чего кровь устремляется из верхних отделов сердца в нижние.

2. При заполнении желудочков в их полости повышается давление, вследствие чего клапаны закрываются. Когда желудочки сокращается кровь вновь заполняет предсердия (венозная — правое и артериальная — левое).

3. Аортальный и легочной крапаны открываются. Это также происходит под давлением, когда желудочки сокращаются и кровь проталкивается в крупные сосуды и следует либо в легкие (из правого желудочка), либо ко всем органам и тканям (из левого желудочка).


4. Во время расслабления желудочков легочной и аортыльный клапаны закрываются. В это время открываются атриовентрикулярные клапаны и кровь снова поступает в желудочки из предсердий для следующего выброса в кровеносное русло.

Тоны сердца
В формировании тонов сердца непосредственное участие принимает клапанный аппарат, при изменении которого могут образовываться различные типы шумов.
Если, например, клапан будет не полностью закрываться, тогда кровь возвращается в предшествующую камеру, создавая характерный шум (например, систолический шум при митральной недостаточности).
Когда клапаны стенозированы (сужены), поток крови с большим затруднением проходит отверстие, из-за чего возникают шумы с другими особенностями (например, диастолический шум при стенозе трикуспидального клапана).


- Первый тон сердца
Возникает из-за закрытия клапанов атриовентрикулярного расположения (митрального и трикуспидального). Он начинается с начала желудочковой систолы и лучше всего слышен в области выслушивания верхушки сердца
При определении дополнительных звуковых компонентов предполагают наличие колебания крови в желудочковых камерах, вибрации стенок камеры или турбулентного потока крови, выбрасываемого через отверстие аорты в синус Вальсальвы.
- Второй сердечный тон
Его появление связано с закрытием аортального и легочного клапанов, а также с колебаниями крови в аорте
Поскольку закрытие правого и левого полулунных клапанов не происходит одновременно, второй сердечный звук чаще всего разделен на два.
- Третий сердечный тон
Образовывается в фазу ранней диастолы и связан с быстрым заполнением кровью желудочков сразу после изометрической релаксации. Иногда этот звук слышен у маленьких детей, но обычно он ухом не воспринимается.
- Четвертый сердечный тон
Возникает на фоне сокращения предсердий в начале сердечного цикла. В большинстве случаев стетоскопом не прослушивается.
Таким образом, при аускультации можно четко услышать только первый и второй тоні, которые в зависимости от места аускультации по-разному выслушиваются. Если делается фонокардиограмма, тогда можно четко проследить выраженность тона и его соответствие систоле или диастоле.
3.71 avg. rating (75% score) — 7 votes — оценок
Мпп интактна что это значит
Форум для родителей о детском здоровье на ЧАДО.РУ
Хорошая новость для жителей Москвы и МО.
В столице недавно начала работу клиника Рассвет. Клиника, которая базируется на принципах доказательной медицины. И одним из идеологов и главным врачом детской клиники является Васильева Наталья Рашидовна, врач-педиатр, которая стояла у истоков нашего проекта и который долгие годы отвечала на вопросы посетителей форума ЧАДО.РУ и была нашим главным экспертом по вопросам детского здоровья. Форумчане знают Наталью под ником DrNathalie
Поздравляем Наталью и всю замечательную команду Рассвета!
Официальный сайта клиники — www.klinikarassvet.ru
Группа в ФБ — www.facebook.com/klinikarassvet
- Форум для родителей о детском здоровье на ЧАДО.РУ »
- Консультации детских врачей и специалистов »
- Консультация детского кардиолога (Модераторы: Irushka, Наташа 53, Mariotta, Ю-Ки-Ба) »
- УЗИ сердца ребёнка
Открыты вакансии врачей-консультантов на ЧАДО.РУ. Подробнее.
Возобновлены консультации детского кардиолога — Задать вопрос.
Автор Тема: УЗИ сердца ребёнка (Прочитано 15373 раз)
0 Пользователей и 1 Гость просматривают эту тему.
http://forum.chado.ru/index.php?topic=41503.0
Характеристика дефекта межпредсердной перегородки: что это такое

Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности \»Лечебное дело\».
Из этой статьи вы узнаете: что такое дефект межпредсердной перегородки, почему он возникает, к каким осложнениям может привести. Как выявляют и лечат этот врожденный порок сердца.
Дефект межпредсердной перегородки (сокращенно ДМПП) – это один из самых частых врожденных пороков сердца, при котором в перегородке, разделяющей правое и левое предсердие, существует отверстие. При этом пороке из левого предсердия кровь, обогащенная кислородом, попадает напрямую в правое предсердие.

В зависимости от размеров отверстия и существования других пороков, эта патология может или не иметь никаких негативных последствий, или приводить к перегрузке правых отделов сердца, легочной гипертензии и нарушениям сердечного ритма.
Открытое отверстие в межпредсердной перегородке присутствует у всех новорожденных детей, так как оно необходимо для кровообращения у плода во время внутриутробного развития. Сразу же после родов отверстие закрывается у 75% детей, однако у 25% взрослых оно остается открытым.
Пациенты с наличием данной патологии могут не иметь никаких симптомов в детском возрасте, хотя время их появления зависит от величины отверстия. Клиническая картина в большинстве случаев начинает проявляться с увеличением возраста. В возрасте 40 лет 90% людей с этим пороком, которым не проводилось лечение, страдают от одышки при физической нагрузке, усталости, сердцебиения, нарушений сердечного ритма и сердечной недостаточности.
Занимаются проблемой дефекта в межпредсердной перегородке педиатры, кардиологи и кардиохирурги.
Причины патологии
Межпредсердная перегородка (МПП) разделяет левое и правое предсердия. Во время внутриутробного развития в ней есть отверстие, называемое овальным окном, которое позволяет крови переходить из малого круга в большой, минуя легкие. Так как плод в это время получает все питательные вещества и кислород через плаценту от матери – малый круг кровообращения, основная задача которого состоит в обогащении крови кислородом в легких во время дыхания, ему не нужен. Сразу же после рождения, когда ребенок делает свой первый вдох и расправляет легкие, это отверстие закрывается. Однако так случается не у всех детей. У 25% взрослых наблюдается незакрытое овальное окно.

Дефект может появляться во время внутриутробного развития плода и в других частях МПП. У некоторых пациентов его возникновение может быть связано со следующими генетическими заболеваниями:
Однако у большинства пациентов причину появления ДМПП выяснить не удается.
Прогрессирование болезни
У здоровых людей уровень давления в левой половине сердца значительно выше, чем в правой, поскольку левый желудочек прокачивает кровь по всему организму, тогда как правый – лишь через легкие.
При наличии большого отверстия в МПП кровь из левого предсердия сбрасывается в правое – возникает так называемый шунт, или сброс крови слева направо. Этот дополнительный объем крови приводит к перегрузке правых отделов сердца. Без лечения это состояние может вызвать увеличение их размеров и привести к сердечной недостаточности.
Любой процесс, который повышает давление в левом желудочке, может усилить сброс крови слева направо. Это может быть артериальная гипертензия, при которой увеличивается артериальное давление, или ишемическая болезнь сердца, при которой повышается жесткость сердечной мышцы и снижается ее эластичность. Именно поэтому клиническая картина дефекта МПП развивается у людей старшего возраста, а у детей чаще всего эта патология протекает бессимптомно. Усиление шунта крови слева направо повышает давление в правых отделах сердца. Их постоянная перегрузка вызывает увеличение давления в легочной артерии, которое приводит к еще большей перегрузке правого желудочка.
Этот замкнутый круг, если его не разорвать, может привести к тому, что давление в правых отделах превысит давление в левой половине сердца. Это становится причиной возникновения сброса справа налево, при котором в большой круг кровообращения попадает венозная кровь, которая содержит небольшое количество кислорода. Появление шунта справа налево называют синдромом Эйзенменгера, это считается неблагоприятным прогностическим фактором.
Харктерные симптомы
Размер и расположение отверстия в МПП влияет на симптомы этого заболевания. Большинство детей с ДМПП выглядят полностью здоровыми и не имеют никаких признаков болезни. Они нормально растут и набирают вес. Но большой дефект межпредсердной перегородки у детей может привести к появлению следующих симптомов:
- плохой аппетит;
- плохой рост;
- усталость;
- одышка;
- проблемы с легкими – например, пневмония.

Дефекты средних размеров могут не вызывать никаких симптомов, пока пациент не вырастет и не достигнет среднего возраста. Затем могут появиться следующие признаки:
- одышка, особенно во время физической нагрузки;
- частые инфекционные заболевания верхних дыхательных путей и легких;
- ощущение сердцебиения.
Если дефект МПП не лечить, в дальнейшем у пациента могут появиться серьезные проблемы со здоровьем, включая нарушения сердечного ритма и ухудшение сократительной функции сердца. По мере взросления детей с этим заболеванием у них может повышаться риск развития инсульта, так как тромбы, которые образуются в венах большого круга кровообращения, могут проходить через отверстие в перегородке из правого предсердия в левое и попадать в мозг.
Также со временем у взрослых пациентов с нелеченым большим дефектом в МПП может развиться легочная гипертензия и синдром Эйзенменгера, проявляющиеся:
У большинства детей с дефектом МПП болезнь обнаруживают и лечат задолго до того, как возникают симптомы. Из-за осложнений, возникающих во взрослом возрасте, детские кардиологи часто рекомендуют закрывать это отверстие в раннем детстве.
Диагностика
Дефект в межпредсердной перегородке может быть обнаружен во время внутриутробного развития или после рождения, а иногда и в зрелом возрасте.
Во время беременности проводятся специальные скрининговые обследования, целью которых является раннее обнаружение различных пороков развития и заболеваний. Наличие дефекта в МПП можно выявить с помощью ультразвукового исследования, создающего изображение плода.

Ультразвуковое исследование сердца плода
После рождения ребенка обычно педиатр при осмотре обнаруживает сердечный шум, вызванный током крови через отверстие в МПП. Наличие этого заболевания не всегда удается выявить в раннем возрасте, как другие врожденные пороки сердца (например, дефект в перегородке, разделяющей правый и левый желудочек). Вызванный патологией шум – тихий, его услышать труднее, чем другие виды сердечных шумов, из-за чего это заболевание может быть выявлено в подростковом возрасте, а иногда и позже.
Если врач слышит шумы в сердце и подозревает наличие врожденного порока, ребенка направляют к детскому кардиологу – врачу, который специализируется на диагностике и лечении детских сердечных заболеваний. При подозрении на дефект в межпредсердной перегородке он может назначить дополнительные методы обследования, включая:
- Эхокардиографию – обследование, состоящее в получении изображения структур сердца в режиме реального времени с помощью ультразвука. Эхокардиография может показать направление кровотока через отверстие в МПП и измерить его диаметр, а также оценить, сколько крови через него проходит.
- Рентгенографию органов грудной полости – это диагностический метод, использующий рентгеновские лучи для получения изображения сердца. Если у ребенка есть дефект в МПП, сердце может быть увеличено в размерах, так как правые отделы сердца вынуждены справляться с увеличенным количеством крови. Вследствие легочной гипертензии развиваются изменения в легких, которые можно обнаружить с помощью рентгенографии.
- Электрокардиография (ЭКГ) – запись электрической активности сердца, с помощью которой можно обнаружить нарушения сердечного ритма и признаки увеличенной нагрузки на его правые отделы.
- Катетеризация сердца – это инвазивный метод обследования, дающий очень детальную информацию о внутреннем строении сердца. Через кровеносный сосуд в паху или на предплечье заводится тонкий и гибкий катетер, который осторожно направляется внутрь сердца. Во всех сердечных камерах, аорте и легочной артерии измеряется давление. Для получения четкого изображения структур внутри сердца внутрь него вводится контрастное вещество. Хотя иногда достаточное количество диагностической информации можно получить с помощью эхокардиографии, во время катетеризации сердца можно закрыть дефект МПП с помощью специального устройства.

Методы диагностики дефекта межпредсердной перегородки
Методы лечения
После выявления дефекта МПП выбор метода лечения зависит от возраста ребенка, размеров и расположения отверстия, тяжести клинической картины. У детей с очень маленьким отверстием оно может закрыться самостоятельно. Более крупные дефекты сами обычно не закрываются, поэтому их нужно лечить. Большинство из них можно устранить малоинвазивным путем, хотя при некоторых ДМПП необходимо проведение открытой операции на сердце.
Ребенку с небольшим отверстием в МПП, которое не вызывает никаких симптомов, может понадобиться только регулярно посещать детского кардиолога, чтобы убедиться в том, что не появилось никаких проблем. Часто эти маленькие дефекты закрываются сами по себе, без проведения какого-либо лечения, в течение первого года жизни. Обычно у детей с маленькими дефектами в МПП нет никаких ограничений в физической активности.
Если в течение года отверстие в МПП не закрылось само, врачам часто приходится устранять его до достижения ребенком школьного возраста. Это проводится тогда, когда дефект имеет крупные размеры, сердце увеличено в размерах или появились симптомы болезни.
Малоинвазивное эндоваскулярное лечение
До начала 1990-х годов открытые операции на сердце были единственным методом закрытия всех дефектов МПП. Сегодня, благодаря достижениям медицинских технологий, врачи для закрытия некоторых отверстий в МПП используют эндоваскулярные процедуры.
Во время такой малоинвазивной операции врач вводит тонкий и гибкий катетер в вену в паху и направляет его в сердце. Этот катетер содержит подобное зонту устройство в сложенном состоянии, которое называют окклюдером. Когда катетер достигает МПП, окклюдер выталкивают из катетера и закрывают им отверстие между предсердиями. Устройство закрепляют на месте, а катетер извлекают из тела. В течение 6 месяцев над окклюдером растет нормальная ткань.

Для точного направления катетера к отверстию врачи используют эхокардиографию или ангиографию.
Эндоваскулярное закрытие дефекта МПП намного легче переносится пациентами, чем открытые операции на сердце, поскольку для их проведения необходима лишь пункция кожи в месте введения катетера. Благодаря этому облегчается восстановления после вмешательства.
Прогноз после такого лечения прекрасен, оно успешно у 90% пациентов.
Открытые операции на сердце
Иногда дефект в МПП невозможно закрыть эндоваскулярным методом, в таких случаях проводят открытые операции на сердце.
Во время хирургического вмешательства кардиохирург делает большой разрез в грудной клетке, достигает сердца и ушивает отверстие. Во время операции пациент находится в условиях искусственного кровообращения.
Прогноз при открытых операциях на сердце по закрытию дефекта МПП прекрасен, осложнения развиваются очень редко. Пациент проводит в лечебном учреждении несколько дней, затем выписывается домой.
Послеоперационный период
После закрытия дефекта в МПП пациенты наблюдаются кардиологом. Медикаментозная терапия им нужна редко. Врач может проводить наблюдение с помощью эхокардиографии и ЭКГ.
После открытой операции на сердце основное внимание уделяется заживлению разреза грудной клетки. Чем моложе пациент, тем быстрее и легче проходит процесс восстановления. Если у больного появились одышка, повышенная температура тела, покраснение около послеоперационной раны или выделения из нее, следует немедленно обратиться за медицинской помощью.
Пациентам, которым проводилось эндоваскулярное лечение ДМПП, нельзя посещать спортзал или выполнять какие-то физические упражнения в течение недели. Спустя это время они могут вернуться к своему обычному уровню активности, проконсультировавшись перед этим с врачом.
Обычно дети после операции восстанавливаются очень быстро. Но и у них могут возникать осложнения. Немедленно обратиться за медицинской помощью следует в случае появления следующих симптомов:
У новорожденных небольшой дефект межпредсердной перегородки часто не вызывает никаких проблем, иногда закрывается без какого-либо лечения. Большие отверстия в МПП часто требуют эндоваскулярного или хирургического лечения.
Важными факторами, влияющими на прогноз, являются размер и расположение дефекта, величина кровотока через него, наличие симптомов болезни.
При своевременном проведении эндоваскулярного или хирургического закрытия дефекта прогноз прекрасный. Если этого не сделать, у людей с большим отверстием в МПП повышается риск развития:
http://okardio.com/bolezni-serdca/dmpp-433.html
Кардиолог — сайт о заболеваниях сердца и сосудов
Кардиолог онлайн
Кардиохирург онлайн
- Главная
- Сердечно-сосудистая хирургия
- Врожденные пороки сердца
- Пороки сердца со сбросом крови справа налево
Пороки сердца со сбросом крови справа налево

В норме кровообращение осуществляется в определенной последовательности: бедная кислородом кровь из вен большого круга поступает в правые отделы сердца, оттуда направляется в легкие, насыщается кислородом и через левые отделы сердца выбрасывается в аорту, откуда уже поступает в периферические артерии, доставляя кислород к органам и тканям.
При многих врожденных пороках сердца эта последовательность нарушается и кровь из правых отделов сердца попадает в аорту, вызывая артериальную гипоксемию и цианоз. Этогемодинамическое явление называется сбросом крови справа налево. Поступление оксигенированной крови обратно в легкие называется сбросом крови слева направо.
Классификация
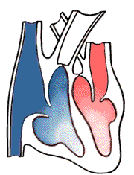
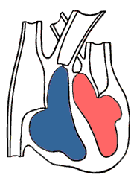
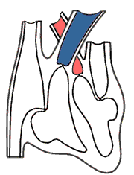
Врожденные пороки сердца со сбросом крови справа налево по своей гемодинамике делятся на три группы (рис. 1). Для каждой из них характерны свои гемодинамические особенности, а значит, и клинические проявления.
К первой группе относятся пороки с однонаправленным сбросом крови справа налево (рис.1, Б, В и Г). Поскольку системный кровоток при этих пороках не нарушается, сброс крови справа налево снижает легочный кровоток. При этом чем меньше легочный кровоток, тем сильнее выражен цианоз.
Ко второй группе относятся пороки с нормальным или увеличенным легочным кровотоком, сброс крови справа налево при которых обусловлен смещением аорты относительно межжелудочковой перегородки (рис.1, Д). Поскольку вся венозная кровь поступает в аорту, цианоз выражен очень сильно.
К третьей группе относятся пороки, при которых имеется двунаправленный сброс крови: не только справа налево, но и слева направо (рис. 1, Е). Нередко венозная и артериальная кровь полностью смешиваются в сердце, и выраженность цианоза зависит только от соотношения системного и легочного кровотока. Если ни справа, ни слева обструкции нет, легочный кровоток значительно превышает системный, поскольку даже у новорожденных легочное сосудистое сопротивление меньше ОПСС. Цианоз в этом случае бывает не очень выраженным, а основные симптомы связаны с усилением легочного кровотока, которое часто приводит к дыхательным нарушениям и задержке развития.

Рисунок 1. Направление кровотока в норме (А), при тетраде Фалло (Б), атрезии легочной артерии (В), атрезии трехстворчатого клапана (Г), транспозиции магистральных артерий (Д) и общем артериальном стволе (Е). Черными стрелками обозначена венозная кровь, белыми — артериальная, а штриховкой — смешанная. Ао — аорта; ЛЖ — левый желудочек; ЛП — левое предсердие; ЛС— легочный ствол; ПЖ — правый желудочек; ПП — правое предсердие.
Врожденные пороки сердца с однонаправленным сбросом крови справа налево
Однонаправленный сброс крови справа налево возникает при обструкции правых отделов сердца, аномальном впадении полых вен и недостаточности клапанов правых отделов сердца. Врожденные пороки, при которых происходит сброс крови справа налево, с указанием уровня сброса, приведены в таблице. Сброс на уровне вен большого круга происходит при их аномальном впадении, например при дефекте коронарного синуса.
Сброс крови справа налево на уровне предсердий может происходить при обструкции или недостаточности трехстворчатого клапана. Обструкция может возникать при атрезии трехстворчатого клапана или трикуспидальном стенозе (при гипоплазии правых отделов сердца). Трикуспидальная недостаточность может возникать при перинатальной асфиксии из-за преходящей ишемии сосочковых мышц, а может быть вызвана поражением самого клапана, например при аномалии Эбштейна. В любом случае повышается давление в правом предсердии и венозная кровь через овальное окно или дефект межпредсердной перегородки поступает в левые отделы сердца и вызывает цианоз. Обструкция на уровне выносящего тракта правого желудочка может сопровождаться дефектом межжелудочковой перегородки (как при тетраде Фалло), а может быть изолированной (критический стеноз или атрезия клапана легочной артерии с интактной межжелудочковой перегородкой). Стенозы легочных артерий обычно бывают при тетраде Фалло, но могут быть изолированными, как при синдроме Вильямса. Наконец, сброс крови справа налево может происходить прямо перед легочными капиллярами, как это происходит при легочных артериовенозных свищах.
Клинические проявления
Выраженность цианоза зависит от величины легочного кровотока. У новорожденных с критическим стенозом или недостаточностью клапана легочной артерии SaО2 быстро снижается в течение первых часов или дней жизни, и повысить легочный кровоток можно только введением алпростадила, который обеспечивает легочный кровоток за счет сброса крови слева направо через открытый артериальный проток. При выраженном цианозе в первые часы жизни всегда следует думать о нарушении легочного кровотока и вводить алпростадил. Его вводят в виде длительной в/в инфузии через крупную вену или через пупочную артерию (катетер подводят к артериальному протоку). Начальная скорость введения 0,05—0,1 мкг/кг/мин, в дальнейшем ее или снижают до минимальной эффективной, или постепенно увеличивают. Поддерживающая скорость введения 0,01—0,4 мкг/кг/мин. Обычно вводят со скоростью 0,1 мкг/кг/мин, но часто терапевтический эффект сохраняется после снижения скорости введения до 0,01—0,05 мкг/кг/мин. Основные побочные эффекты алпростадила — расширение сосудов большого круга кровообращения и угнетение дыхания. При снижении легочного кровотока алпростадил может спасти больному жизнь; противопоказаний к его применению нет, но, назначая этот препарат, необходимо поддерживать АД введением жидкости и сосудосуживающими средствами и иметь возможность перевести больного на ИВЛ при угнетении дыхания. Поскольку легочный кровоток снижен, а кровь в легочных венах и так почти полностью насыщена кислородом, ингаляция кислорода практически бесполезна, она позволяет слегка увеличить содержание кислорода в крови лишь за счет его растворенной фракции. При низкой концентрации гемоглобина поглощение кислорода в легких можно увеличить переливанием компонентов крови.
Метаболический ацидоз возникает только при очень тяжелом цианозе. Он быстро разрешается при введении алпростадила за счет увеличения легочного кровотока, однако при выраженном ацидозе возможно в/в введение бикарбоната натрия. Новорожденным обычно вводят по 5 мл бикарбоната натрия в концентрации 1 ммоль/мл. Число доз и интервалы между ними определяют в зависимости от рН артериальной или смешанной венозной крови, который определяют после каждой инъекции. Для снижения потребности в кислороде необходимо поддерживать оптимальный температурный режим (температура кожи около 36,5°С). Крайне ослабленных детей интубируют и переводят на ИВЛ с миорелаксантами; это снижает потребление энергии и обеспечивает достаточную вентиляцию. Поскольку у этих детей часто бывает острое расширение желудка, для профилактики аспирации желудочное содержимое эвакуируют и переводят их на парентеральное питание.
Усиление гликолиза за счет анаэробного метаболизма часто ведет к гипогликемии. Поэтому необходимо следить за уровнем глюкозы в крови и при гипогликемии вводить глюкозу. Может развиваться гипокальциемия, которую тоже следует лечить.
Диагноз ставят при ЭхоКГ. Катетеризацию сердца обычно проводят только в лечебных целях, например для баллонной вальвулопластики при критическом стенозе клапана легочной артерии или для эмболизации проволочными спиралями легочных артериовенозных свищей. Баллонную предсердную септостомию проводят редко, поскольку за исключением транспозиции магистральных артерий почти всегда имеется большое межпредсердное сообщение. Дело в том, что во внутриутробном периоде даже в норме через овальное окно в левые отделы сердца поступает от 35 до 45% общего венозного возврата, а при обструкции правых отделов сердца этот поток значительно возрастает. Считается, что этот увеличенный поток расширяет овальное окно, а нередко даже формирует дефект межпредсердной перегородки типа ostium secundum. Диагностическая катетеризация сердца обычно проводится при патологии легочных артерий (например, при атрезии клапана легочной артерии с дефектом межжелудочковой перегородки и крупными аортолегочными коллатералями), поскольку ЭхоКГ не позволяет исследовать легочное сосудистое русло.
Последствия длительной гипоксемии
В большинстве случаев радикальное или хотя бы паллиативное хирургическое лечение проводят очень рано, что обеспечивает достаточный легочный кровоток и нормальное SaО2. Однако некоторые больные не поступают в медицинские учреждения, а у других хирургическое лечение провести невозможно. В этих случаях развиваются последствия длительного цианоза. Чаще всего это больные с тетрадой Фалло с атрезией легочной артерии или без нее, но с выраженным поражением легочных сосудов, в результате чего закрыть дефект межжелудочковой перегородки невозможно, поскольку легочное сосудистое русло не способно принять большой кровоток. При обструкции приносящего тракта правого желудочка больные обычно доживают до того возраста, когда возможно проведение операции Фонтена; после ее проведения цианоз исчезает.
Эритроцитоз возникает за счет компенсаторного усиления эритропоэза при длительной гипоксемии и выражается в повышении уровня гемоглобина и гематокрита. В результате содержание кислорода в крови повышается, но это выгодно только до тех пор, пока гематокрит не превысит 55%, поскольку после этого отрицательные последствия повышенной вязкости перевешивают пользу от повышенного уровня оксигемоглобина. При тяжелом цианозе важно не пропустить железодефицитную анемию, для которой характерно высокое по сравнению с уровнем гемоглобина и гематокритом число эритроцитов. Она легко поддается лечению препаратами железа внутрь.
Повышенная вязкость крови при эритроцитозе может приводить к тромбозам церебральных, брыжеечных, почечных и легочных артерий. Необходимо следить за достаточным потреблением жидкости, особенно при лихорадке и жаркой погоде, поскольку обезвоживание повышает вероятность тромбозов. Микроцитарная гипохромная анемия при гипоксемии также может приводить к инсультам, особенно у грудных детей.
Абсцессы головного мозга при сбросе крови справа налево возникают из-за того, что бактерии, которые в норме разрушаются в сосудах легких, попадают прямо в сосуды большого круга.
При длительной гипоксемии и эритроцитозе могут развиться тромбоцитопения и нарушения свертывания крови, особенно у детей старшего возраста. Это может приводить к кровотечениям, особенно после хирургических вмешательств.
Длительная тяжелая гипоксемия при цианотических пороках сердца ведет к задержке роста, что особенно заметно по слабо развитой мускулатуре. У детей дошкольного возраста с цианотическими пороками IQ (коэффициент интеллекта) чуть ниже, чем у детей с нецианотическими пороками; кроме того, они хуже справляются с задачами на восприятие и двигательные навыки.
Пороки со смещением аорты относительно межжелудочковой перегородки
Это вторая группа врожденных пороков сердца, проявляющихся выраженным цианозом вскоре после рождения (см. табл).
Аорта при этих пороках смещена таким образом (при нормальном расположении предсердий — вперед и вправо), что получает всю венозную кровь. Поэтому даже при очень большом легочном кровотоке может быть выраженный цианоз. Самый частый порок из этой группы — транспозиция магистральных артерий (d-транспозиция), при которой аорта отходит от правого желудочка, а легочный ствол — от левого. Межжелудочковая перегородка обычно интактна, но могут быть ее дефекты (рис. 2). При этом пороке магистральные артерии соединены с желудочками неправильно (дискордантное вентрикулоартериальное соединение), тогда как предсердия и желудочки соединены правильно (конкордантное АВ-соединение).
http://cardiolog.org/cardiohirurgia/vr-poroki/poroki-so-sbrosom-sprava-nalevo.html
Еще раза Результаты
Автор вопроса: Екатерина
Дата: 30 октября 2007 г.
Вопрос:
Уважаемы доктор,а где вы в результатах ЭО КГ нашли ООО.
Там же написано МПП интактна.
Какое ООО,да ещ и не функционирующеее?
В заклчение же этого нет?
Раъясните,будьте добры.
Ответ:
Екатерина, здравствуйте! В Вашем вопросе указаны данные анамнеза(ООО 2,1 мм). ООО-открытое овольное окно, которое закрывается или перестаёт функционировать у детей с 1 до 5 лет в норме.У Вашего ребёнка по данным УЗИ ООО закрыто,т.е. не функционирует. Не волнуйтесь. Заключение УЗИ соответствует возрасту. Хорда не представляет опасности для ребёнка. Проводите УЗИ сердца и консультацию кардиолога 1 раз в год с целью профилактики.
Пересылаю предыдущий вопрос и ответ.
Вопрос: У ребенка было ООО -2,1 мм.Сегодня сделали УЗИ,ООО закрылось.
Вот результаты.Моглли бы вы их прокомментировать?
Исследование проведено на аппарате \» Lodiq-3\».Трансдюссер 5 Мгц. St =0,77 м
Возраст 3,9 г. ЧСС-105
Конечно -диастолический р-р левого желудочка: —
Толина межжулудочковой перегородки в диастолу 5,5 мм,в систолу 8 мм
Толщина задней стенки левого желудочка в диастолу 6 мм,в систолу 9 мм
МЖП: интактна ,движение правильное .наличие дефектов:нет
МПП :интактна,наличие дефекта:нет
Максимальный передне-задний размер левого предсердия: 2,1 см
Максимальный передне-задний размер выносящего тракта ПЖ 0,8 см
Левый желудочек : КДР:3,2 см КСР: 2,1 см ФВ-67%
Правый желудочек: диаметр 3,4 см Давление в правом желудочке N
Левое предсердие: 2,3 см
Правое предсердие: 2,5 см
Митральный клапан:створки тонкие,подвижные
Движение створок дискордантное
Систолический прогиб передней створки — мм
Регургитация:отсутствует
Аорта: 3- заслончатый,створки тонкие,подвижные
диаметр корня 1,7 см,врсходящего отдела 1,5 см,дуги 1,4 см,нисходящего отдела 0,9 см
Систолическая сепарация створок аортального клапана 1,3 мм
Регургитация:отсутствует
Max градиент давления на клапане 6,4 мм.рт.ст.
Средний градиент давления на клапане 3,3 мм.рт.ст.
Max градиент давления в нисходящей аорте 6,4 мм.рт.ст.
Средний градиент давления в нисходящей аорте 3,3 мм.рт.ст.
Легочная артерия:не изменена
Створки тонкие,подвижные ,не утолщены
Диаметр на уровне клапанного кольца 1,4 см,ствола 1,5 см.
Регургитация:отсутствует.
Наличие дополнительных потоков в стволе ЛА:нет.
Max градиент давления в стволе 3,0 мм.рт.ст.
Средний градиент давления в стволе 1,3 мм.рт.ст.
Градиент давления ПЖ/ЛА N
Трикуспидальный клапан: створки тонкие.
регургитация:отсутствует
Перикард: не изменен. Перикардальный выпот:нет.
Дополнительные особенности: эктопическая верхушечно-срединная хорда в левом желудочке.
Заключение:эктопическая хорда в левом желудочке.
Хорошие результаты?
Здравствуйте! Эктопическая хорда в сердце не представляет опасности. ООО не функционирует. Рекомендуем проводить УЗИ сердца 1 раз в год, консультацию кардиолога 1 раз в год.
http://www.inpromed.ru/vopros.php?id=892528302
Мпп интактна что это значит
При данном ВПС (врожденный порок сердца) отсутствует прямой кровоток из ПЖ (правый желудочек) в ЛА (легочная артерия). Клапан ЛА представлен сросшимися по комиссурам створками или фиброзной мембраной. Ствол ЛА обычно нормальных размеров, редко гипоплазирован. Выраженная гипоплазия ветвей встречается редк
Клапаны сердца: сколько их у человека?
Сердечные клапаны выполняют важные функции в работе человеческого сердца. Они обеспечивают нормальный ток крови внутри сердца и в крупных сосудах таких, как аорта и легочный ствол. От их правильного функционирования зависит жизнь и здоровье человека. Именно поэтому при возникновении поражения данных структур требуется обследование у грамотного специалиста для определения тактики лечения.
1
Клапаны сердца
Сердце представляет собой орган, состоящий из четырех полостей: двух предсердий и двух желудочков. Левое предсердие отделено от правого при помощи межпредсердной перегородки, а правый желудочек от левого – при помощи более толстой межжелудочковой перегородки.
Притоку крови к сердцу способствуют вены, впадающие в предсердия. В правое впадают две вены — верхняя и нижняя полая. Они собирают кровь от всех органов человеческого организма, кроме легких. В левое предсердие впадают четыре легочные вены, которые обеспечивают отток крови из легких. От желудочков отходят крупные артериальные стволы: из левого – аорта, а из правого – легочный ствол. Из левого желудочка начинается большой круг кровообращения, который заканчивается в правом предсердии. Из правого же желудочка начинается малый (легочный) круг, заканчивающийся в левом предсердии.
Клапаны сердца образованы складками внутренней оболочки сердца (эндокарда ). Они отделяют друг от друга полости (камеры) сердца от крупных артериальных стволов. Всего существует четыре клапана: митральный, трикуспидальный (трехстворчатый), легочный и аортальный:
- 1. Митральный (двустворчатый) клапан отделяет левое предсердие от левого желудочка. В норме он состоит из двух створок – передней и задней. От краев этих створок отходят соединительнотканные нити (хорды), которые прикрепляются к выростам мышечной оболочки (миокарда) левого желудочка – папиллярным мышцам. Процессы закрытия и открытия митрального клапана зависят от фазы сердечного цикла. Во время сокращения (систолы) левого желудочка его створки плотно сомкнуты и препятствуют току крови из желудочка в предсердие. А во время диастолы створки раскрываются и пропускают кровь из предсердия в левый желудочек.
- 2. Трехстворчатый (трикуспидальный) клапан отделяет друг от друга правое предсердие и правый желудочек. Его особенностью является то, что он имеет три створки: переднюю, заднюю и септальную (обращенную к межжелудочковой перегородке). Данный клапан имеет строение, подобное строению митрального. Его аппарат также состоит из створок, хордальных нитей и папиллярных мышц. Физиология открытия и закрытия данного клапана и положение его створок также зависит от фазы сердечного цикла: во время систолы он закрыт, а во время диастолы открыт.
- 3. Аортальный клапан отделяет левый желудочек и аорту друг от друга. Он состоит из трех створок, которые называются полулунными. Во время систолы левого желудочка его створки открываются, а во время диастолы смыкаются, препятствуя обратному току крови из аорты в левый желудочек.
- 4. Клапан легочного ствола имеет такую же анатомию и выполняет такую же роль, как и аортальный клапан. Разница заключается лишь в том, что он отделяет друг от друга правый желудочек и легочный ствол.

2
Методы оценки состояния клапанов
Для оценки состояния клапанов сердца применяют следующие методы:
- Выслушивание (аускультацию) сердца. Данный метод заключается в прослушивании сердца в определенных точках с помощью специального прибора – стетоскопа. В норме выслушиваются два тона – систолический (возникающий во время систолы) и диастолический (возникающий во время диастолы). Систолический тон возникает при захлопывании створчатых клапанов (трехстворчатого и митрального) и совпадает по времени с пульсом на сонной артерии. Диастолический тон связан с захлопыванием полулунных (аортального и легочного) клапанов и не совпадает по времени с пульсом на сонной артерии. При патологии первый и второй тоны могут усиливаться, ослабевать или расщепляться, могут появляться дополнительные тоны (третий, четвертый, тон открытия митрального клапана, митральный клик (щелчок ), сердечные шумы (систолические или диастолические).
- Компьютерная томография. Данный метод редко используется для визуализации клапанов сердца. Его применяют при подозрении на наличие опухоли, например, миксомы левого предсердия. Эта опухоль поражает митральный клапан и обращена в полость левого предсердия.
- Фонокардиография. Основана на записи сердечных шумов с помощью специального прибора – фонокардиографа. Суть данного метода заключается в том, что в норме регистрируются систолический и диастолический тоны. Данный метод сейчас практически не применяется.
- Вентрикулография. Заключается во введении в полости сердца рентгеноконтрастного (видимого при исследовании с помощью рентгеновских лучей) вещества. Применяется только по строгим показаниям пациентам с тяжелой патологией сердца.
- Эхокрдиография (ЭХО-КГ). Данный метод основан на исследовании сердца с помощью ультразвука. С его помощью можно увидеть состояние клапанов в различные фазы сердечного цикла. Можно оценить число клапанных створок, их форму, наличие наложений на них (вегетаций). Размеры клапанов обычно выражают площадью круга, который составляет окружность клапанного кольца.
Нормальные размеры для каждого клапана приведены в таблице:
| Название клапана | Площадь клапанного кольца, см2 |
| Митральный | 4-6 |
| Аортальный | 3-4 |
| Трехстворчатый | 4-6 |
| Легочный | 2-4 |
Классическое ЭХО-КГ выполняется через стенку грудной полости. Данная разновидность исследования называется трансторакальным ЭХО-КГ. Иногда эхокардиографию проводят через переднюю брюшную стенку. В таком случае его обозначают как трансабдоминальное ЭХО-КГ. Также применяется специальный метод исследования – трансэзофагеальное ЭХО-КГ. При нем УЗИ-датчик вводится в пищевод. Для этого исследования требуются серьезные показания.

3
Возможные заболевания
Все болезни клапанов сердца можно разделить на три группы:
- Клапанные пороки сердца. Данная патология заключается в изменении числа клапанных створок и их площади. В зависимости от изменения площади выделяют стенозы (митральный, аортальный, легочный и трикуспидальный) и недостаточности. При стенозе площадь клапанного кольца сужается, а при недостаточности не изменяется или увеличивается. Клапанная недостаточность заключается в наличии ретроградного (обратного) тока крови. Например, при митральной недостаточности наблюдается обратный ток крови из полости левого желудочка в полость левого предсердия. В норме же кровь течет из левого предсердия в левый желудочек. При некоторых клапанных пороках выполняют оперативные вмешательства, направленные на их коррекцию. В ряде случаев пациентам с пороком в качестве лечения показана замена пораженного клапана на искусственный. Также пороки делятся на врожденные и приобретенные.
- Воспалительные заболевания. Воспаление клапанов может быть вызвано микроорганизмами, но может возникать и при отсутствии микробов, то есть являться асептическим. Воспаление затрагивает не только клапаны, но и всю внутреннюю оболочку сердца – эндокард. Поэтому данная группа заболеваний называется эндокардитами. Септический эндокардит чаще поражает клапаны, подверженные пороку, чем интактные (неповрежденные). Также септический эндокардит часто возникает у наркоманов, которые употребляют наркотики внутривенно.
- Опухолевые заболевания. Из опухолей чаще всего встречается миксома. Она является доброкачественной, после удаления очень редко наблюдаются рецидивы (возобновление заболевания).
При подозрении на любое из вышеперечисленных заболеваний требуется консультация врача-кардиолога.
Атрезия клапана легочной артерии с интактной межжелудочковой перегородкой — Кардиолог
Атрезия и критический стеноз клапана легочной артерии с интактной межжелудочковой перегородкой составляют 2% тяжелых врожденных пороков сердца у детей первого года жизни. В большинстве случаев правый желудочек уменьшен (тип I), но стенка его утолщена; имеется выраженная гипоплазия трехстворчатого клапана и его отверстия. Примерно в 15% случаев правый желудочек имеет нормальные размеры или даже увеличен (тип II), имеется трикуспидальная недостаточность; это обычно бывает при критическом стенозе клапана легочной артерии, а не при его атрезии. Возможны и промежуточные варианты. Кровоток через клапан легочной артерии всегда отсутствует или значительно снижен, а системный венозный возврат через межпредсердное сообщение поступает в левые отделы сердца и затем в аорту. Легочное кровообращение поддерживается в основном за счет открытого артериального протока (см. рис.)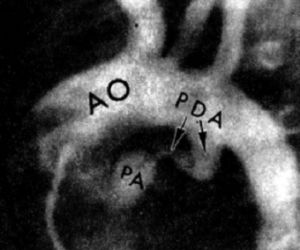
Рисунок. Атрезия клапана легочной артерии с интактной межжелудочковой перегородкой, аортография в боковой проекции. Виден извитой открытый артериальный проток, за счет которого поддерживается легочное кровообращение. АО — аорта; РА — легочный ствол; PDA — открытый артериальный проток.
Клинические проявления
Цианоз возникает вскоре после рождения; без алпростадила состояние быстро ухудшается и наступает смерть. Тяжелая сердечная недостаточность развивается редко и только при выраженной трикуспидальной недостаточности. Как и при атрезии трехстворчатого клапана, сердечный толчок отсутствует; он определяется только при выраженной трикуспидальной недостаточности.
Шумов нет или они тихие. Снизу с двух сторон от грудины может быть слышен тихий шум недостаточности недоразвитого трехстворчатого клапана. Сверху у левого края грудины можно услышать тихий постоянный шум открытого артериального протока. Второй тон возникает только на аортальном клапане, поэтому он не расщеплен.
Рентгенография грудной клетки
При выраженной гипоплазии трехстворчатого клапана сердечная тень уменьшена; легочный сосудистый рисунок, как правило, обеднен, за исключением тех редких случаев, когда артериальный проток очень широк или проводится инфузия алпроста-дила. Однако даже при нормальном легочном кровотоке сосудистый рисунок кажется бедным из-за гипоплазии легочных артерий. При выраженной трикуспидальной недостаточности и больших размерах правого желудочка и предсердия тень сердца значительно расширена.
ЭКГ
В первые дни или недели после рождения часто имеются признаки гипертрофии левого желудочка, однако, в отличие от атрезии трехстворчатого клапана, при которой гипертрофия левого желудочка сохраняется и электрическая ось сердца отклонена влево, при атрезии клапана легочной артерии в дальнейшем начинает преобладать гипертрофия правого желудочка и электрическая ось сердца направлена вниз.
ЭхоКГ
Правый желудочек и трехстворчатый клапан уменьшены, видна атрезия клапана легочной артерии и интактная межжелудочковая перегородка. При допплеровском исследовании иногда виден ретроградный систолический кровоток из синусоидов правого желудочка в коронарные артерии. Кровоток через клапан легочной артерии позволяет отличить критический стеноз от атрезии.
Катетеризация сердца
Если при многих пороках сердца катетеризация не показана, то при атрезии и критическом стенозе клапана легочной артерии ее проводят всегда, как в диагностических, так и в лечебных целях. Катетеризация сердца выявляет повышенное давление в правом предсердии, большой сброс крови справа налево на уровне предсердий и повышенное давление в правом желудочке, часто превышающее системное АД. Обструкция между правым желудочком и легочным стволом, гипоплазия правого желудочка и трехстворчатого клапана при правой вентрикулографии подтверждает диагноз. В систолу желудочков иногда видно ретроградное заполнение коронарных артерий из синусоидов правого желудочка.
Иногда часть коронарных артерий не сообщается с аортой и заполняется только из правого желудочка через синусоиды; это называется коронарным кровообращением, зависимым от давления в правом желудочке. Поскольку коронарное кровообращение, зависимое от давления в правом желудочке, при атрезии клапана легочной артерии ухудшает и без того неблагоприятный прогноз (среднесрочная выживаемость 60—80%), его следует искать у всех больных. Легочный ствол заполняется через извитой открытый артериальный проток (см. рис). Баллонную вальвулопластику клапана легочной артерии пытаются провести у всех больных, даже при его атрезии (см. ниже).
Лечение
Внутривенное введение алпростадила сразу после постановки диагноза позволило значительно улучшить прогноз при этом пороке. При катетеризации сердца пытаются провести баллонную вальвулопластику клапана легочной артерии, даже при его атрезии, за исключением тех случаев, когда правый желудочек и трехстворчатый клапан настолько малы, что не могут обеспечить значимый легочный кровоток. После успешной вальвулопластики инфузию алпростадила продолжают в течение нескольких суток, поскольку из-за выраженной гипертрофии правый желудочек наполняется очень слабо и легочный кровоток первое время зависит от открытого артериального протока. Однако правый желудочек быстро перестраивается, и в течение недели алпростадил можно отменить.
Если баллонную вальвулопластику провести не удалось или если, несмотря на ее проведение, кровоток через клапан легочной артерии через 7—10 сут остается недостаточным, показана операция. При проходимости выносящего тракта правого желудочка по данным ангиографии проводят открытую вальвулотомию. Маленькая полость правого желудочка — сама по себе не противопоказание для вальвулотомии. Однако при коронарном кровообращении, зависимом от давления в правом желудочке, декомпрессии последнего следует избегать. При нормальных размерах правого желудочка достаточно вальвулотомии, но так же, как и при баллонной вальвулопластике, в течение нескольких суток после операции продолжают инфузию алпростадила. Если размеры правого желудочка изначально малы или если он не увеличивается в течение нескольких суток после вальвулотомии, накладывают аортолегочный анастомоз. После вальвулотомии объем правого желудочка постепенно увеличивается, но его выброс сначала слишком мал, и достаточный для выживания легочный кровоток обеспечивает аортолегочный анастомоз. Вальвулотомия клапана легочной артерии и наложение анастомоза у новорожденных — временная мера. Через 3—5 лет обычно требуется повторная операция для устранения обструкции выносящего тракта правого желудочка. При этом проводится инфундибулопластика и перевязка анастомоза. Если правый желудочек не справляется с преднагрузкой, накладывают двунаправленный кавопульмональный анастомоз по Гленну (так что в правый желудочек поступает кровь только из нижней полой вены) или, в наиболее тяжелых случаях, проводят модифицированную операцию Фонтена.
Трикуспидальный клапан — Википедия
Материал из Википедии — свободной энциклопедии
| Трикуспидальный клапан | |
|---|---|
| лат. valva atrioventricularis dextra, valvula tricuspidalis | |
| Схема сердца, спереди. Белыми стрелками указано направление кровотока в норме. Трикуспидальный клапан визуализируется слева | |
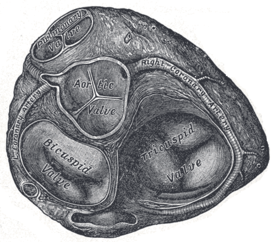 Основание желудочков, предсердия удалены. Трёхстворчатый клапан справа внизу | |
 Медиафайлы на Викискладе Медиафайлы на Викискладе |
Трикуспидальный клапан (трёхстворчатый клапан) — клапан между правым предсердием и правым желудочком сердца, представлен тремя соединительнотканными пластинками, которые во время систолы правого желудочка предотвращают регургитацию (обратный ток) крови в правое предсердие.
- ↑ 1 2 Foundational Model of Anatomy
